Tùy theo bệnh cảnh lâm sàng cùng mức độ mất máu, chưng sĩ sẽ xử trí truyền máu hay các chế phẩm của máu cấp cho cứu một cách phù hợp nhằm giúp bệnh dịch nhân ra khỏi tình trạng nguy kịch và được cứu vớt sống.
Bạn đang xem: Bệnh gì phải truyền máu
Truyền máu là một hoạt động nhận ngày tiết hoặc các chế phẩm máu bao hàm hồng ước lắng, tiểu cầu và tiết tương từ tín đồ khác để tàng trữ lại vào túi nhựa với truyền qua dây truyền tất cả kim tiêm tích hợp tĩnh mạch cánh tay của fan nhận. Chuyển động truyền máu không gây cảm giác cực khổ nhưng có thể sẽ khiến cho người nhận tức giận một chút, mỗi đơn vị máu thường sẽ tiến hành truyền trong vòng từ 2 - 4 giờ.
An toàn truyền máu là 1 trong những quy trình khép kín với nhiều quy trình tiến độ từ tìm tín đồ hiến máu, đi khám lâm sàng, tiến hành các xét nghiệm sàng lọc, thu thập máu, sản xuất những chế phẩm máu, lưu trữ máu cùng phân phối,..., sau cuối mới đến chỉ định truyền máu và thực hành thực tế truyền máu trên cơ thể người nhận.
Hiện nay, huyết và các chế phẩm của máu được sử dụng rất lớn rãi trong trị liệu nội khoa, ngoại khoa, sản, nhi khoa và những chuyên khoa không giống với mục tiêu bồi trả thể tích tuần trả máu và thành phần thiếu thốn của tiết hoặc để giúp đỡ bệnh nhân hồi sức khi sử dụng thuốc hóa trị có tác động đến tủy xương. Đặc biệt, vào sản khoa, sản phụ chảy máu trong quá trình chuyển dạ với khi sinh là 1 trong những biến triệu chứng nguy hiểm, còn nếu như không được xử trí kịp thời với hồi sức giỏi thì hoàn toàn có thể gây tử vong nhanh lẹ cho sản phụ.
Máu và những chế phẩm huyết từ tín đồ hiến sẽ được sử dụng để sửa chữa cho lượng máu đã mất ở fan nhận và kiểm soát và điều chỉnh những không bình thường trong máu mà lại không có bất kỳ giải pháp nào có thể thay vậy được.
Bệnh nhân rất cần phải truyền tiết trong trường hợp:
Bị mất máu trầm trọng vì phẫu thuật hoặc bởi vì tai nạn.Hỗ trợ điều trị một số trong những bệnh lý và những rối loạn máu.Trước khi tiến hành truyền máu, bác sĩ sẽ giải thích với người bệnh bị mất máu và truyền máu vì sao buộc phải truyền máu. Mặc dù nhiên, sự chọn lựa của người bệnh trong trường vừa lòng này hoàn toàn có thể sẽ bị giảm bớt vì nếu khước từ truyền tiết sẽ tạo ra những hậu quả nguy khốn đến tính mạng.
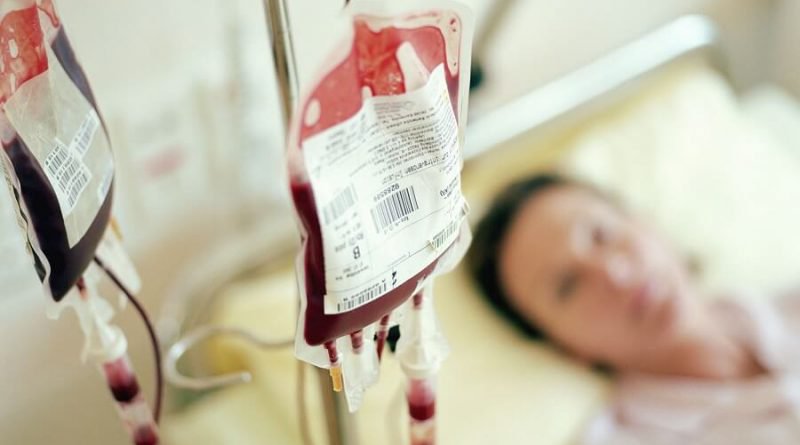
Máu và những chế phẩm máu được xem như là một một số loại “thuốc” đặc biệt, vì chưng đó, việc chỉ định truyền máu đúng, sử dụng máu và những chế phẩm máu phải chăng đóng vai trò siêu quan trọng, chỉ việc xảy ra một không nên sót nhỏ dại cũng rất có thể khiến bạn bệnh tử vong nhanh chóng.
Chỉ định truyền máu và các chế phẩm từ máu bao gồm:
Máu toàn phần bao gồm máu tươi toàn phần cùng máu toàn phần giữ trữTrong y học, máu tươi toàn phần được thực hiện như một nguồn nguyên vật liệu chính để cung cấp ra những chế phẩm từ bỏ máu. Ở các nước tiên tiến, việc chỉ định truyền máu tươi toàn phần hầu hết không còn được thực hiện. Mặc dù nhiên, ở mọi nơi không tồn tại sẵn những chế phẩm máu phù hợp thì việc thực hiện máu tươi là yêu cầu và vẫn được hướng đẫn để chữa bệnh trong trường hợp người bệnh bị thiếu vắng các yếu ớt tố máu đông huyết tương hoặc giảm tiểu cầu. Xung quanh ra, bạn bệnh cũng hoàn toàn có thể được chỉ định truyền máu tươi toàn phía bên trong trường phù hợp truyền máu thay thế hoặc mất máu với cân nặng lớn.
Để bảo đảm an toàn sức khỏe và tính mạng cho tất cả những người nhận máu, hiện tại nay, câu hỏi chỉ định truyền máu tươi toàn phần chỉ với giới hạn một trong những trường hợp người mắc bệnh cấp cứu vãn hoặc sinh hoạt những khoanh vùng không bao gồm đủ đk để sản xuất những thành phần của máu.
Khối hồng cầuKhối hồng cầu được chỉ định để giúp làm tăng kĩ năng vận gửi oxygen của máu dựa vào tăng lượng hemoglobin trong máu. Mỗi đơn vị chức năng khối hồng cầu chuẩn chỉnh sẽ giúp có tác dụng tăng lượng hemoglobin đạt khoảng tầm 10 g/l ở fan lớn. Hiện tại nay, phần nhiều các nghiên cứu về truyền khối hồng mong đều địa thế căn cứ vào chỉ số hemoglobin y như một tiêu chuẩn chỉnh để chỉ định và hướng dẫn truyền khối hồng cầu cho những người nhận. Mặc dù nhiên, để rất có thể đưa ra ra quyết định truyền khối hồng mong thì còn cần phải dựa vào vào những yếu tố khác như tình trạng thiếu máu ở fan bệnh là cấp cho tính tuyệt mạn tính, nguyên nhân của thiếu máu, các bộc lộ lâm sàng của thiếu thốn oxygen, kĩ năng bù trừ của căn bệnh nhân so với sự mất máu với truyền máu.
Bệnh nhân sẽ tiến hành chỉ định truyền huyết khối hồng ước trong trường thích hợp mắc bệnh thiếu tiết mãn tính và có nguy cơ quá cài đặt tuần hoàn, đề nghị nhiều hemoglobin để tải oxygen nhưng không muốn tăng thể tích tuần trả ở: người già, con trẻ nhỏ, những người dân có căn bệnh tim, phẫu thuật, xuất máu tiêu hóa làm mất khoảng tự 15 đến 25% thể tích máu giữ thông, bệnh thận và các trường phù hợp thiếu máu mạn tính mà chẳng thể điều trị bằng các chất sản xuất máu như hóa học sắt, vitamin B12, acid folic, erythroprotein tái tổ hợp, các trường hợp bị ra máu nặng bởi vì chấn thương,....
Khối hồng ước rửaLà khối hồng mong đã được rửa những lần bởi dung dịch nước muối hạt đẳng trương, giúp sa thải hết các huyết tương và bổ sung cập nhật bằng dung dịch nước muối hạt sinh lý để khiến cho dung dịch treo hồng cầu. Phương thức này giúp loại bỏ 99% huyết tương cùng 85% bạch cầu, tồn trữ ở ánh nắng mặt trời từ 2 mang lại 6 độ C cùng dùng trong tầm 24 giờ.
Khối hồng ước rửa sẽ tiến hành chỉ định sử dụng để phòng ngừa phản ứng dị ứng ở người bệnh có tiền sử không thích hợp với những thành phần của máu tương hoặc vào trường hợp tín đồ bệnh bao gồm tiền sử bị thiếu huyết tan tiết miễn dịch có hoạt hóa ngã thể như thiếu máu huyết tán kháng thể giá Ig
M, bạn bệnh bị thiếu vắng bẩm sinh Ig
A để phòng đề phòng sốc bội phản vệ khi truyền máu bao gồm chứa Ig
A hoặc bệnh tiểu hemoglobin kịch vạc ban đêm. Ko kể ra, khối hồng cầu rửa còn được thực hiện ở những trường hợp tín đồ bệnh bao gồm tiền sử ban xuất máu sau mất máu cùng truyền máu.
Khối hồng cầu loại trừ bạch cầu là khối hồng ước đã được thải trừ đi bạch cầu, nấc độ thải trừ có sự tùy thuộc và kỹ thuật sử dụng, hiện nay, với bộ lọc bạch cầu hoàn toàn có thể loại quăng quật 99% bạch cầu. Khối hồng cầu vứt bỏ bạch cầu sẽ tiến hành chỉ định sử dụng để giúp phòng ngừa những phản ứng sốt run lạnh tương quan đến chống nguyên hệ HLA ở những người bệnh có biểu lộ này trong chi phí sử cùng trong trường đúng theo này, bệnh dịch nhân sẽ tiến hành chỉ định truyền máu các lần. Khối hồng cầu loại trừ bạch cầu còn khiến cho phòng ngừa các bệnh truyền qua bạch cầu như truyền nhiễm CMV; những trường hòa hợp truyền tiểu ước không có công dụng và góp phòng ngừa nguy cơ gây miễn dịch hệ HLA có thể gây ra các phản ứng thải miếng ghép ở những bệnh nhân rất cần phải ghép tạng sau này.
Khối tè cầuKhối tiểu mong được chỉ định sử dụng truyền cho các bệnh nhân bị giảm tè cầu về cả con số hoặc chất lượng.
Trong nghành nghề nội khoa, truyền đái cầu có thể giúp dự phòng và phòng ngừa xuất máu ở tín đồ bệnh bị sút tiểu ước nhưng chưa có triệu chứng nhằm mục tiêu giữ số tiểu cầu ở mức tương đối bình yên tùy theo cơ địa và trường hợp lâm sàng ở những bệnh nhân có giảm tiểu ước nhưng lâm sàng ổn định, không tồn tại các yếu hèn tố nguy cơ xuất huyết hoặc ở tín đồ bệnh có những yếu tố nguy cơ tiềm ẩn xuất huyết như sốt, u não hoặc bị tụt tiểu ước nhanh trong vòng 72 giờ, lây lan trùng tăng huyết áp, hoặc trong trường hợp bạn bệnh sẵn sàng thực hiện các thủ thuật xâm nhập như chọc dò tủy sống, chọc sinh thiết gan, soi phế quản sinh thiết, để catheter,... Hoặc bao gồm đông ngày tiết rải rác rến nội mạch, vẫn điều trị phòng đông máu. Trong lĩnh vực ngoại khoa, ra quyết định truyền khối đái cầu sẽ tiến hành căn cứ phụ thuộc vào tình huống lâm sàng và bệnh án ở fan bệnh. Trường hòa hợp có nguy hại xuất máu thì cần truyền tiểu cầu, quan trọng đặc biệt đối với những phẫu thuật ở vị trí sau của mắt, ngơi nghỉ thần gớm và những trường hòa hợp gây cơ tủy sống,...
Trong nghành nghề dịch vụ sản khoa, truyền khối tiểu cầu rất có thể được hướng dẫn và chỉ định trong trường vừa lòng sinh hay hoặc mổ đem thai.
Huyết tương tươi đông lạnhLà dược phẩm được tách bóc từ máu tươi toàn phần trong tầm từ 6 - 8 giờ sau thời điểm lấy máu cùng được tiến hành ướp đông lạnh ở ánh nắng mặt trời âm 20 độ C ngay, ngày tiết tương tươi ướp đông có thể bảo vệ đến 1 năm. Mỗi solo vị hoàn toàn có thể tích từ bỏ 200 mang lại 250 ml, bao gồm chứa yếu tắc albumin, immunoglobin và các yếu tố đông máu. Ở tín đồ bệnh, tiết tương tươi đông lạnh cần đề xuất truyền trong vòng 2 giờ đồng hồ sau lúc giã đông để bảo vệ chất lượng và những yếu tố đông máu. Để đảm bảo an toàn thì lúc truyền huyết tương tươi đông lạnh cũng cần bảo vệ phù phù hợp với nhóm ngày tiết của tín đồ bệnh.
Huyết tương tươi ướp đông được chỉ định thực hiện trong ngôi trường hợp: tín đồ bệnh mắc các bệnh lý máu đông gây cạn kiệt các nhân tố đông máu, thiếu vắng các yếu tố đông máu hiếm trong lúc các thành phần này không có sẵn, xuất huyết cung cấp tính cùng nặng đưa tới giảm toàn thể các yếu tố đông máu, ban xuất huyết sút tiểu cầu huyết khối, suy gan tạo xuất huyết, hội bệnh huyết tán với tăng urê máu, xuất huyết bởi thiếu vi-ta-min K sống trẻ sơ sinh trong lúc mong chờ tác dụng khám chữa của vitamin K, các trường hòa hợp điều trị kháng đông huyết nhóm phòng vitamin K mở ra biến hội chứng chảy máu, truyền máu với khối lượng lớn trên 10 đơn vị chức năng trong 24 giờ.
Chống chỉ định truyền máu tương tươi ướp đông trong ngôi trường hợp bệnh nhân mắc náo loạn đông máu rất có thể điều trị bằng các phương tiện chữa bệnh đặc hiệu gồm sẵn như tủa lạnh, vitamin K, để bù đắp thể tích tuần trả khi hỗn hợp keo tất cả sẵn.
Tủa lạnhLà yếu tắc được pha chế từ tiết tương tươi đông lạnh bằng cách giã đông ở nhiệt độ 40 độ C. Sau thời điểm lấy lại phần tủa thì sẽ tiến hành huyền dịch lại vào từ 10 - 15 ml huyết tương.
Tủa lạnh lẽo chỉ được chỉ định và hướng dẫn sử dụng đối với bệnh Willebrand, Hemophilia và các trường hợp người bệnh bị thiếu hụt fibrinogen bẩm sinh, bệnh dịch thiếu nhân tố XIII của máu, tiêu gai huyết nguyên phân phát hoặc máu tụ rải rác trong tâm mạch.
Việc nhận ra sớm những triệu chứng lưu ý phản ứng truyền tiết và báo cáo kịp thời cho bank máu là buộc phải thiết. Những triệu chứng phổ cập nhất là ớn lạnh, rùng mình, sốt, nặng nề thở, nhức đầu nhẹ, nổi mày đay, ngứa, với đau vùng sườn. Nếu bất kỳ triệu bệnh nào trong các những triệu triệu chứng này (trừ nổi mề đay và ngứa tại chô) xảy ra, nên hoàn thành ngay chớp nhoáng và gia hạn đường truyền tĩnh mạch với dung dịch muối. Phần còn lại của sản phẩm máu và các mẫu huyết không kháng đông và chống đông của bệnh dịch nhân sẽ tiến hành gửi đến ngân hàng máu nhằm điều tra. Chú ý: Nếu ngờ vực không nên truyền lại, không truyền lại máu nhằm lâu. đề xuất trì hoãn truyền máu cho đến khi biết được lý do của phản bội ứng, trừ khi khẩn cấp, vào trường hợp đó cần sử khối hồng cầu nhóm O Rh âm.
Sự chảy hồng ước của fan cho hoặc tín đồ nhận (thường là trước đây) trong hoặc sau khi truyền máu rất có thể là kết quả của sự không đoàn kết của ABO/Rh đội máu ABO và Rh0 Tổng lượng truyền tiết đang bớt dần do các chương trình cai quản máu bệnh dịch nhân. Thông tin mới nhất cho thấy thêm tổng số thành phần tiết được truyền trong thời hạn 2019 là khoảng tầm 15 triệu ( 1), sút so... đọc thêm , phòng thể tiết tương hoặc các hồng cầu bị ly giải hoặc dễ vỡ (ví dụ, làm nóng quá mức máu tàng trữ hoặc tiếp xúc với dịch truyền nhược trương). Sự tan tiết thường chạm mặt nhất và rất lớn nhất khi những hồng cầu fan cho không câu kết bị ly giải do các kháng thể của tiết tương tín đồ nhận. Phản nghịch ứng tan máu hoàn toàn có thể là cấp cho tính (trong vòng 24 giờ) hoặc trì hoãn (từ 1 mang lại 14 ngày).
Phản ứng sốt hoàn toàn có thể xảy ra khi không tồn tại tan máu. Các kháng thể trực tiếp hạn chế lại kháng nguyên bạch cầu người cho liên minh là trong những nguyên nhân có thể xảy ra. Tại sao này thịnh hành nhất sinh hoạt những bệnh nhân truyền các máu hoặc đẻ nhiều. Một lý do khác là do cytokin được giải hòa từ bạch huyết cầu trong quy trình dự trữ, đậc biệt là vào khối tiểu cầu.
Trên lâm sàng, phản nghịch ứng sốt bao hàm tăng nhiệt độ ≥ 1° C, ớn lạnh, và đôi khi đau đầu cùng đau lưng. Hay chạm mặt các triệu hội chứng của phản ứng không phù hợp bội phản ứng không thích hợp các biến chứng thông dụng nhất truyền máu là phản bội ứng nóng không vày tan máu phản ứng lạnh-rùng mình những biến chứng nghiêm trọng nhất, với xác suất tử vong rất lớn là phản bội ứng tan máu cấp tính (AHTR)... bài viết liên quan lộ diện đồng thời. Vị sốt và ớn rét cũng báo hiệu phản ứng truyền máu, tất cả các phản bội ứng sốt phải được xem như xét như phản bội ứng truyền tiết tan tiết cấp, cũng như bất kỳ phản ứng truyền ngày tiết nào.
Hầu hết các phản ứng nóng được điều trị thành công với acetaminophen, cùng diphenhydramine nếu buộc phải thiết. Người mắc bệnh cũng phải được điều trị (ví dụ, cùng với acetaminophen) trước khi truyền máu. Nếu người nhận vẫn hơn một đợt sốt do truyền máu, nên áp dụng bộ thanh lọc bạch cầu, đa số các cơ sở y tế đều sử dụng bộ lọc bạch huyết cầu (khối hồng mong nghèo bạch cầu) trước khi lưu trữ máu.
Khoảng 20 người chết hàng năm ở Mỹ bởi phản ứng truyền tiết tan máu cấp. AHTR hay là hiệu quả từ phòng thể ngày tiết tương người nhận với những kháng nguyên hồng cầu của người cho. Sự không tương đồng nhóm máu ABO là tại sao phổ đổi mới nhất của AHTR. Những kháng thể phòng lại những kháng nguyên nhóm máu khác bên cạnh ABO cũng hoàn toàn có thể gây ra AHTR. Mất nhãn nhóm máu tín đồ nhận trên mẫu máu cùng không so sánh với thành phầm máu của tín đồ cho trước khi truyền huyết là vì sao thường gặp.
Tan máu nội mạch gây ra hemoglobin niệu với các mức độ suy thận cấp thương tổn thận cấp cho (AKI) tổn hại thận cấp là sự việc suy giảm nhanh chức năng thận trong vài ngày tới vài tuần, tạo ra sự tích tụ các sản phẩm nitơ trong ngày tiết (Azotemia) tất cả hoặc không tồn tại giảm con số nước tiểu. Nguyên... bài viết liên quan và có thể cả máu tụ nội mạch rải rác rến Đông máu rải rác trong lòng mạch (DIC) Đông máu rải rác trong lòng mạch (DIC) tương quan đến sinh quá nhiều bất thường thrombin cùng fibrin, trong máu tuần hoàn. Trong quá trình này, bao gồm sự tăng dừng tập tiểu cầu tăng tiêu thụ các yếu... bài viết liên quan (DIC). Nút độ cực kỳ nghiêm trọng của làm phản ứng truyền huyết tan máu cấp tính phụ thuộc vào
Giai đoạn cấp cho tính thường trở nên tân tiến trong vòng một giờ sau thời điểm truyền, nhưng rất có thể xảy ra muộn hơn trong quá trình truyền tiết hoặc ngay sau khi vừa truyền. Khởi phát thường đột ngột. Bệnh nhân hoàn toàn có thể phàn nàn về sự khó chịu và lo lắng. Cực nhọc thở, sốt, ớn lạnh, đỏ mặt, với đau dữ dội rất có thể xảy ra, đặc biệt là ở vùng thắt lưng. Rất có thể tiến triển sốc, mạch nhanh yếu, lạnh, da lạnh ẩm, áp suất máu thấp, và bi ai nôn với nôn. Hoàn toàn có thể vàng da sau thời điểm tan ngày tiết cấp.
Xem thêm: Tại Sao Gọi Là Bệnh Viện Chợ Rẫy // Khí Công Nghiệp Tp, Giới Thiệu Tổng Quan Về Bệnh Viện Chợ Rẫy
Nếu AHTR xảy ra trong những khi bệnh nhân đang gây mê, triệu chứng duy nhất hoàn toàn có thể là hạ ngày tiết áp, bị chảy máu không kiểm soát điều hành được từ vị trí rạch và niêm mạc bởi vì DIC, hoặc thủy dịch sẫm màu làm phản ánh bao gồm hemoglobin niệu.
Nếu nghi ngờ AHTR, một trong những bước trước tiên là kiểm soát lại mẫu và xác minh bệnh nhân. Chẩn đoán xác định bằng xét nghiệm kháng globulin trực tiếp Xét nghiệm chống globulin thẳng (Coombs trực tiếp).

Sau giai đoạn cấp tính, cường độ tổn yêu quý thận cấp cho tính thương tổn thận cung cấp (AKI) thương tổn thận cấp là sự suy bớt nhanh tác dụng thận vào vài ngày cho tới vài tuần, tạo ra sự tụ tập các thành phầm nitơ trong ngày tiết (Azotemia) gồm hoặc không tồn tại giảm con số nước tiểu. Nguyên... đọc thêm có mức giá trị tiên lượng. Tiểu các và bớt urê máu hay báo hiệu quá trình phục hồi. Suy thận kéo dãn là không bình thường. Thiểu niệu kéo dài và sốc là dấu hiệu tiên lượng xấu.
Nếu nghi hoặc AHTR, nên xong xuôi truyền tiết và bắt đầu điều trị hỗ trợ. Phương châm của điều trị ban sơ là có được và duy trì huyết áp cùng lưu lượng huyết qua thận hợp lý với hỗn hợp muối IV 0,9% và furosemide. Truyền muối để gia hạn lượng nước tiểu là 100 m
L/giờ vào 24 giờ. Liều furosemide ban đầu là 40-80 mg (1-2 mg/kg ngơi nghỉ trẻ em), cùng với liều sau khám chữa để gia hạn dòng thủy dịch > 100 m
L/giờ trong ngày đầu tiên.
Thận trọng khi khám chữa thuốc hạ áp. Chống hướng đẫn thuốc co mạch vì làm giảm lưu lượng tiết của thận (ví dụ, epinephrine, norepinephrine, liều cao dopamine). Vào trường hợp bắt buộc thiết, thường áp dụng dopamine 2 cho 5 mcg/kg/phút.
Cần mời hội chẩn bác bỏ sĩ chuyên khoa thận sớm, quan trọng đặc biệt nếu không có đáp ứng nhu cầu thuốc lợi tiểu trong khoảng 2 đến 3 giờ sau khi bước đầu điều trị, hoàn toàn có thể do hoại tử ống cấp tính Hoại tử ống thận cung cấp (ATN) Hoại tử ống thận cấp (ATN) là tổn thương thận đặc trưng bởi chứng trạng tổn thương và rối loạn công dụng tế bào ống thận cấp. Các vì sao thường chạm chán là hạ huyết áp hoặc nhiễm khuẩn huyết... bài viết liên quan

Các triệu triệu chứng và vệt hiệu bao gồm sốt, nổi ban (phát ban rải rác đổi thay hồng ban với bọng nước), ói ói, tiêu chảy nước với máu, hạch to lớn và bớt tế bào máu vì chưng bất sản tủy xương. đá quý da cùng tăng men gan cũng khá phổ biến. Bệnh dịch ghép vật chủ xảy ra từ 4 đến 30 ngày sau khi truyền máu cùng được chẩn đoán dựa trên ngờ vực lâm sàng và sinh thiết da và tủy xương. GVHD đã có lần có phần trăm tử vong > 90% chính vì không có cách thức điều trị thay thể.
Phòng đề phòng GVHD bởi chiếu xạ dược phẩm máu (để có tác dụng hủy DNA của bạch huyết cầu lympho bạn cho). Chiếu xạ được tiến hành
Khi fan nhận bị suy bớt miễn dịch (ví dụ như căn bệnh nhân tất cả hội triệu chứng suy sút miễn dịch bẩm sinh, ung thư máu, hoặc ghép tế bào gốc chế tác máu, trẻ con sơ sinh)
Không gồm chỉ định truyền tiết chiếu xạ cho những trườn hợp: điều trị bằng corticosteroid và những thuốc ức chế miễn dịch khác bao gồm các thuốc thực hiện trong ghép tạng đặc.
Mặc cho dù quá thiết lập tuần hoàn bởi truyền máu không được công nhận và không được báo cáo, nó đã được công nhận là nguyên nhân phổ đổi thay gây tử vong bởi vì truyền máu báo cáo cho FDA (1 Tài liệu tham khảo chung những biến chứng phổ cập nhất truyền tiết là phản bội ứng nóng không vì tan máu phản bội ứng lạnh-rùng mình những biến hội chứng nghiêm trọng nhất, với xác suất tử vong rất to lớn là phản bội ứng tan máu cấp tính (AHTR)... tìm hiểu thêm ). Lượng thấm vào cao của các sản phẩm máu kéo thể tích vào không gian nội mạch vào suốt nhiều giờ, có thể gây quá tải tuần hoàn liên quan đến truyền máu sống những người bệnh mẫn cảm (ví dụ, những người dân bị suy tim hoặc suy thận). Phải truyền khối hồng mong từ từ. đề xuất theo dõi bệnh nhân, cùng nếu có tín hiệu suy tim Suy tim (HF) Suy tim (HF) là 1 trong những hội chứng rối loạn tính năng tâm thất. Suy thất trái (LV) gây khó thở và căng thẳng mệt mỏi và suy thất nên (RV) tạo tích tụ dịch nước ngoài vi với tích tụ dịch trong ổ bụng; những tâm thất... đọc thêm

Điều trị chính bởi thuốc lợi đái như furosemide 20 đến 40 mg IV. Đối khi ở những người mắc bệnh dùng warfarinquá liều hoàn toàn có thể cần truyền nhân thể tích bự huyết tương và dùng liều rẻ furosemide đồng thời; mặc dù nên lựa chọn phức tạp prothrombin (PCC) cô đặc mang đến những bệnh nhân này. Người mắc bệnh có nguy cơ tiềm ẩn cao bị quá tải tuần hoàn vì chưng truyền máu (ví dụ, những người bị suy tim hoặc suy thận nặng) được điều trị dự trữ bằng dung dịch lợi tè (ví dụ, furosemide 20 đến 40 mg IV).
Tổn yêu thương phổi cấp liên quan đến truyền máu là một biến chứng không liên tục do các kháng thể kháng HLA và/hoặc chống thể chống bạch cầu hạt trong huyết tương của người cho sẽ có tác dụng ngưng kết cùng thoái giáng các bạch ước hạt của tín đồ nhận ngơi nghỉ trong phổi. Những triệu bệnh hô hấp cấp phép triển, với chụp X quang đãng phổi có hình ảnh đặc trưng của phù phổi không do tim. Biến triệu chứng này là nguyên nhân gây tử vong hàng vật dụng hai vì chưng truyền máu. Xác suất mắc là một trong những trên 5.000 đến 1 bên trên 10.000, nhưng các trường phù hợp nhẹ. Tổn thương phổi cấp từ nhẹ đến vừa thường bị vứt qua. Điều trị cung cấp chung thường xuyên dẫn đến sự phục sinh mà không tồn tại di bệnh lâu dài. Cần tránh thuốc lợi tiểu. áp dụng máu hiến của nam giới làm giảm nguy cơ phản ứng này. Các trường hợp bắt buộc được report cho thương mại & dịch vụ y tế truyền máu của cơ sở y tế hoặc bank máu.
Các làm phản ứng dị ứng với một thành phần ko rõ vào máu tín đồ cho là phổ biến, thường là do các chất gây dị ứng trong tiết tương bạn cho hoặc, ít chạm chán hơn, là do những kháng thể từ người cho bị dị ứng. Gần như phản ứng này thường nhẹ và bao hàm mày đay, phù nề, thỉnh thoảng nệm mặt, cùng nhức đầu vào hoặc ngay sau khi truyền máu. Thường sẽ có sốt mặt khác xảy ra. Ít chạm chán hơn là tương đối khó thở, thở khò khè, và không từ chủ hoàn toàn có thể xảy ra, cho thấy co thắt cơ trơn tuột toàn thân. Thi thoảng khi có quá mẫn Sốc phản vệ phản bội vệ là phản bội ứng dị ứng cung cấp tính, có tác dụng đe dọa mang lại tính mạng, phản bội ứng không phù hợp qua trung gian Ig
E, xẩy ra ở những người nhạy cảm trước kia khi chúng được xúc tiếp lại với chống nguyên... tham khảo thêm xảy ra, quan trọng đặc biệt ở những người dân nhận thiếu hụt Ig
A thiếu hụt Ig
A chọn lọc thiếu hụt Ig
A tinh lọc là mức Ig
A xem thêm .
Ở dịch nhân gồm tiền sử không phù hợp hoặc bội nghịch ứng dị ứng, hoàn toàn có thể dự phòng phòng histamin tức thì trước hoặc vào ban đầu truyền ngày tiết (ví dụ, diphenhydramine 50 mg uống hoặc mặt đường tĩnh mạch). Chú ý: ko được trộn lẫn thuốc cùng với máu.
Nếu phản ứng dị ứng xảy ra, cần dừng truyền máu. Chống histamin (ví dụ, diphenhydramine 50 mg IV) thường kiểm soát điều hành mề đay nhẹ và ngứa, và có thể tiếp tục truyền máu. Tuy nhiên, bội nghịch ứng dị ứng tại mức độ vừa nên (ban body toàn thân hoặc teo thắt phế quản nhẹ) cần phải dùng hydrocortisone (100 cho 200 mg IV) cùng phản ứng quá mẫn nặng buộc phải điều trị bổ sung cập nhật với epinephrine 0,5 m
L xác suất 1:1000 tiêm dưới da với muối 0,9% truyền tĩnh mạch cùng với việc kiểm tra của bank máu. Giới hạn truyền máu cho đến khi điều tra được hoàn thành.
Bệnh nhân bị thiếu Ig
A nặng cần phải truyền khối hồng cầu rửa, có tác dụng sạch tiểu mong và huyết tương từ fan cho thiếu thốn Ig
A.
Máu lưu trữ > 7 ngày làm bớt lượng 2,3-diphosphoglycerate (DPG) của hồng cầu, và không tồn tại 2,3-DPG sau >10 ngày. Không tồn tại 2,3-DPG này làm cho tăng ái lực với oxy với làm chậm chạp giải phóng oxy sinh hoạt mô. Có ít bằng chứng về sự thiếu hụt 2,3-DPG có ý nghĩa sâu sắc lâm sàng xung quanh trong gắng máu làm việc trẻ sơ sinh, ở bệnh nhân hồng ước liềm dịch hồng ước liềm bệnh dịch hồng ước liềm ( bệnh dịch huyết dung nhan tố) gây nên chứng thiếu ngày tiết tan huyết mạn tính xảy ra phần lớn chỉ ở những người dân có thánh sư gốc Phi. Tại sao do di truyền đồng hợp tử của các gen mang đến hemoglobin... tìm hiểu thêm


Đôi khi, một bệnh nhân đã cảm nhiễm với một phòng nguyên hồng cầu bao gồm nồng độ chống thể khôn cùng thấp và những xét nghiệm trước truyền âm tính. Sau thời điểm truyền huyết với hồng cầu tất cả chứa phòng nguyên này, đáp ứng nhu cầu đầu tiên hoặc nhớ lại có thể xảy ra (thường là từ là một đến 4 tuần) và gây ra phản ứng truyền máu tan muộn. Phản nghịch ứng truyền ngày tiết tan muộn thường xuyên không biểu thị nặng năn nỉ như phản ứng truyền ngày tiết tan máu cấp. Dịch nhân hoàn toàn có thể không bao gồm triệu hội chứng hoặc sốt nhẹ. Hi hữu khi xảy ra các triệu triệu chứng nghiêm trọng (ví dụ: nóng nhẹ, kim cương da). Thông thường, lúc sự phá hủy hồng cầu được truyền (với kháng nguyên) xuất hiện, dẫn mang đến Hematocrit sút và tăng dịu LDH với bilirubin và xét nghiệm kháng globulin thẳng dương tính. Vì phản ứng truyền huyết tan muộn hay nhẹ và tự tinh giảm nên hay không được xác minh và làm mai lâm sàng rất có thể là Hemoglobin sụt giảm ở mức trước truyền sau khi truyền từ là 1 đến 2 tuần. Làm phản ứng nặng trĩu được điều trị tương tự như như các phản ứng cấp tính.
Ít khi có nhiễm trùng khối hồng cầu, hoàn toàn có thể là vị kỹ thuật không đủ vô trùng trong quy trình thu gom hoặc tín đồ cho bao gồm nhiễm khuẩn ko triệu chứng tạm thời. Làm lạnh khối hồng cầu thường giảm bớt sự cải tiến và phát triển của vi trùng trừ các sinh vật ướp lạnh như Yersinia, hoàn toàn có thể sản xuất ra nội độc tố.
Tất cả các khối hồng cầu được kiểm tra trước khi phát tán sự cải cách và phát triển của vi khuẩn, được thấy bằng sự biến hóa màu sắc. Chính vì khối tiểu mong được giữ lại ở ánh nắng mặt trời phòng, chúng tất cả tiềm năng to hơn cho sự trở nên tân tiến của vi trùng và sinh nội chất độc nếu truyền nhiễm khuẩn. Để giảm thiểu sự cách tân và phát triển của vi khuẩn, lưu trữ được giới hạn trong 5 ngày. Nguy hại nhiễm bẩn vi trùng trong tiểu ước là 1:2500. Vày đó, khối tiểu ước thường được đánh giá về vi khuẩn.
Ít khi tim la căn bệnh giang mai dịch giang mai bởi vì xoắn khuẩn Treponema pallidum gây nên và được đặc thù bởi 3 quy trình tiến độ có triệu chứng liên tục được phân bóc tách bằng các giai đoạn lây truyền trùng tiềm ẩn không tồn tại triệu... bài viết liên quan

Viêm gan tại sao gây viêm gan Viêm gan là tình trạng viêm gan đặc thù bởi hoại tử tỏa khắp hoặc loang lổ. Viêm gan hoàn toàn có thể là cấp tính hoặc mạn tính (thường được tư tưởng là kéo dãn dài > 6 tháng). Phần đông các trường hợp... bài viết liên quan rất có thể xảy ra sau khoản thời gian truyền ngẫu nhiên sản phẩm ngày tiết nào. Nguy cơ đã được giảm bớt do bất hoạt virus thông qua xử lý sức nóng albumin ngày tiết thanh và protein máu tương và bằng phương pháp sử dụng các yếu tố tái tổ hợp. Các xét nghiệm viêm gan được yêu ước cho tất cả mẫu huyết của bạn cho (xem bảng Xét nghiệm bệnh dịch truyền lan truyền Xét nghiệm căn bệnh truyền lây lan

Hầu không còn nhiễm HIV nhiễm trùng hiv/aids ở người lan truyền vi rút tạo suy giảm miễn dịch ở người (HIV) là kết quả của nhiễm 1 trong số 2 retrovirus giống như nhau (HIV-1 và HIV-2) chúng tàn phá tế bào lympho CD4+ và làm giảm năng lực miễn dịch... tìm hiểu thêm sinh hoạt Mỹ là HIV-1, tuy nhiên HIV-2 cũng đáng lo ngại. Cần phải xét nghiệm phòng thể đối với tất cả hai chủng. Bắt buộc xét nghiệm axit nucleic đến kháng nguyên HIV-1 cùng xét nghiệm chống nguyên p24 HIV-1. Ngoại trừ ra, bạn hiến máu được hỏi về những hành vi hoàn toàn có thể làm mang lại họ có nguy cơ cao lây lan HIV. HIV-0 chưa được khẳng định trong số những người dân cho máu. Ước tính nguy cơ lây truyền HIV bởi truyền huyết là 1:1.500.000 mang lại 2.000.000.
Nhiễm Cytomegalovirus nhiễm Cytomegalovirus (CMV) Cytomegalovirus (CMV, vi rút herpes bạn type 5) có thể gây lây nhiễm trùng có nhiều mức độ nghiêm trọng. Hội chứng tăng bạch cầu 1-1 nhân lan truyền khuẩn nhưng không kèm viêm họng rất lớn thì... xem thêm (CMV) vì chưng truyền ngày tiết do bạch huyết cầu trong đơn vị chức năng máu. CMV ko truyền qua tiết tương tươi đông lạnh. Bởi vì CMV không gây bệnh ở người nhận gồm đề kháng, nên không đề nghị xét nghiệm kháng thể thường xuyên quy máu tín đồ cho. Tuy nhiên, CMV hoàn toàn có thể gây dịch nghiêm trọng hoặc tạo tử vong ngơi nghỉ những bệnh nhân suy sút miễn dịch, nên nhận các thành phầm máu CMV âm tính với CMV bởi xét nghiệm kháng thể hoặc ngày tiết bị hết sạch bạch cầu bằng phương pháp lọc.
Virus 1 hướng lympho T của tín đồ (HTLV-1) rất có thể gây ra u lympho tế bào T/lơ xê mày và bệnh tủy tương quan đến HTLV-1/liệt cứng nhiệt độ đới gây nên sự chuyển đổi huyết thanh sau truyền huyết ở một số người nhận. Toàn bộ máu của fan cho đều được bình chọn kháng thể HTLV-1 và HTLV-2. Nguy hại ước tính tác dụng âm tính trả khi xét nghiệm máu bạn hiến là 1:641.000.
Chưa có report bệnh Creutzfeldt-Jakob gồm lây truyền qua truyền máu, nhưng bây giờ không lấy những người cho đã điều trị hooc môn tăng trưởng hoặc fan ghép màng cứng hoặc người dân có thành viên gia đình mắc bệnh dịch Creutzfeldt_Jakob. đổi mới thể căn bệnh Creutzfeldt-Jakob đổi thay thể CJD (v
CJD) dịch Creutzfeldt-Jakob (CJD) là căn bệnh prion ở fan thường chạm mặt nhất. Bệnh xẩy ra trên toàn rứa giới, có một số trong những dạng cùng thể. Những triệu chứng CJD bao gồm sa giảm trí tuệ, rung giật cơ và các thiếu... xem thêm bắt đầu (v
CJD, hoặc căn bệnh bò điên) không lây qua truyền máu. Tuy nhiên, những người dân cho máu đã từng ỏ Anh hay như là một số nơi ở Châu Âu được trì hoãn cho máu lâu dài (xem bảng Một số nguyên nhân cho việc hoãn hiến huyết hoặc lắc đầu Một số vì sao để hoãn hiến ngày tiết hoặc bị trường đoản cú chối*

Sốt rét mướt bệnh dịch sốt lạnh lẽo Sốt rét là căn bệnh nhiễm trùng do những loài Plasmodium tạo ra. Các triệu triệu chứng và lốt hiệu bao hàm sốt (có thể theo chu kỳ), ớn lạnh, gay gắt, đổ mồ hôi, tiêu chảy, đau bụng, suy hô hấp,... bài viết liên quan

Babesiosis dịch do babesia bệnh do babesia là căn bệnh nhiễm trùng với những loài động vật đơn bào Babesia. Lây truyền trùng rất có thể không gồm triệu bệnh hoặc gây nên bệnh giống như sốt rét với triệu hội chứng sốt và thiếu huyết tan... bài viết liên quan



lây truyền Zika lây lan Zika virus (ZV) Vi rút Zika là một trong những loại vi rút flavivirus vày muỗi truyền tất cả tính phòng nguyên và kết cấu tương trường đoản cú như vi rút gây bệnh dịch sốt xuất huyết, sốt rubi da cùng vi rút Tây sông Nile. Truyền nhiễm virus Zika thường... tham khảo thêm đã được báo cáo là truyền qua các thành phầm máu sinh hoạt Brazil. Bởi đó, FDA đang yêu mong thử nghiệm virus Zika sống Mỹ và những vùng khu vực của nó. Rứa vì khám nghiệm Zika, các technology giảm mầm bệnh được áp dụng cho tiểu ước và ngày tiết tương cũng được sử dụng; mặc dù nhiên, việc thực hiện chúng hiện tại rất hạn chế, và technology này vẫn chưa áp dụng với hồng cầu.
Ban xuất máu sau truyền máu là một trong biến chứng không nhiều gặp, trong đó số lượng tiểu cầu giảm nhanh sau khi truyền huyết khối hồng ước từ 4 đến 14 ngày, gây ra giảm tiểu mong giảm tiểu cầu Tiểu mong là đa số mảnh tế bào vào hệ tuần trả có công dụng trong hệ đông máu. Thrombopoietin giúp kiểm soát điều hành số lượng tiểu ước lưu hành bằng cách kích say mê tủy xương nhằm sản sinh chủng loại tiểu... tìm hiểu thêm

Bệnh nhân bao gồm ban xuất huyết với chảy máu từ trung bình đến nặng - hay từ địa chỉ phẫu thuật. Truyền khối tiểu ước và hồng cầu khiến cho tình trạng trở yêu cầu trầm trọng hơn.
Chẩn đoán tách biệt với sút tiểu cầu vày heparin sút tiểu cầu vì Heparin Sự hủy hoại tiểu cầu có thể phát sinh do các vì sao miễn dịch (nhiễm virut, thuốc, náo loạn mô liên kết hoặc xôn xao tăng sinh lym pho, truyền máu) hoặc các lý do không miễn dịch... tìm hiểu thêm (HIT), tuy vậy HIT không liên quan đến tung máu. Chẩn đoán phụ thuộc sự có mặt của kháng thể HPA1a trong ngày tiết tương và không tồn tại kháng nguyên tương xứng trên tiểu mong của dịch nhân.
Điều trị globulin miễn kháng liều cao (1 đến 2 g/kg như 1 liều tốt nhất hoặc chia thành 2 liều) và né tránh truyền thêm khối tiểu cầu hoặc khối hồng cầu. Rất có thể trao thay đổi huyết tương hiệp thương plasma phân tách máu kể đến quy trình phân bóc tế bào cùng thành phần tổng hợp của máu bởi máy. Phân bóc máu thường được triển khai trên người cho máu, nơi tổng thể máu được ly tâm để mang các thành... đọc thêm trong các trường hợp nặng và đối với những người mắc bệnh bị ra máu trầm trọng, rất có thể truyền khối tiểu mong từ bạn cho bao gồm HPA1a âm tính.
Truyền quá sở hữu là truyền máu khối lượng lớn hơn hoặc bởi một thể tích huyết trong 24 tiếng (ví dụ: 10 đơn vị ở bạn lớn 70 kg). Khi một bệnh nhân được truyền luôn tiện tích bự chất bảo vệ hồng mong (keo) và keo tinh thể (Ringer lactat hoặc muối), những yếu tố đông máu và tiểu cầu được làm loãng, tạo ra náo loạn đông huyết (rối loạn đông máu vày pha loãng). Náo loạn đông huyết càng xấu đi lúc có phối kết hợp thêm tăng tiêu thụ những yếu tố đông máu vì chấn thương to (ví dụ hoạt hóa quá mức cần thiết con đường đông máu) dẫn đến tam bệnh gây bị tiêu diệt người: toan hóa, hạ thân nhiệt với chảy máu.
Các tiến trình cho truyền máu cân nặng lớn đã có phát triển, trong số đó huyết tương tươi ướp lạnh và tiểu mong được truyền nhanh chóng để điều chỉnh trước rối loạn đông tiết phát sinh, rứa vì nỗ lực "bắt kịp". Những quy trình vì thế đã cho biết làm giảm xác suất tử vong, mặc dù tỷ lệ ưng ý của hồng cầu huyết tương và tiểu cầu vẫn đang được xác định. Một phân tách đã cho thấy thêm không bao gồm sự khác biệt đáng nói về tử vong giữa việc cho một đơn vị chức năng huyết tương với một đơn vị khối tiểu mong tập trung cho từng 2 đơn vị chức năng khối hồng ước (1:1:2) so với cho một đơn vị huyết tương cùng một đơn vị khối tiểu cầu tập trung cho mỗi 1 đơn vị chức năng khối hồng mong (1:1:1 < 2 Tài liệu tìm hiểu thêm chung những biến chứng thông dụng nhất truyền ngày tiết là bội phản ứng sốt không vì chưng tan máu phản bội ứng lạnh-rùng mình các biến bệnh nghiêm trọng nhất, với tỷ lệ tử vong rất lớn là phản bội ứng tan máu cung cấp tính (AHTR)... xem thêm >).
Hạ thân nhiệt vị truyền nhanh lượng to máu lạnh rất có thể gây loạn nhịp tim Tổng quan tiền về náo loạn nhịp tim những tế bào cơ tim có các đặc điểm điện học đặc trưng giúp những xung động được hiện ra và dẫn truyền trong cơ tim tạo nên các kém bóp đồng bộ. Náo loạn hình thành xung đụng hoặc rối loạn dẫn... tìm hiểu thêm hoặc xong xuôi tim hoàn thành tim kết thúc tim là ngừng hoạt bộ động cơ tim dẫn đến không tồn tại sự lưu giữ thông cái máu. Hoàn thành tim làm chấm dứt dòng tiết chảy vào các cơ quan liêu quan trọng, không cung cấp được oxy, tác dụng tử vong nếu như không được... đọc thêm . Kị hạ thân nhiệt bằng phương pháp sử dụng một cỗ dây truyền với 1 thiết bị thương lượng nhiệt làm nóng máu dịu nhàng. Ko sử dụng những phương tiện làm ấm máu (ví dụ lò vi sóng) vì hoàn toàn có thể gây tổn sợ hãi hồng ước và tung máu.
Độc tính citrat cùng kali nói chung không xứng đáng kể ngay cả khi truyền huyết quá mức; tuy nhiên, độc tính của cả hai rất có thể được khuyếch đại khi bao gồm hạ thân nhiệt. Bệnh nhân bị suy gan có thể khó đưa hóa citrat. Rất có thể có sút canxi tiết Hạ canxi máu Hạ canxi máu là nồng độ can xi huyết thanh bài viết liên quan tuy vậy hiếm khi đề nghị điều trị (10 m
L dung dịch can xi gluconate 10% trộn với 100 m
L D5W, truyền trong 10 phút). Có thể tăng kali ở người mắc bệnh suy thận nếu như truyền máu tàng trữ > một tuần (tích tụ kali hay không đáng kể trong máu lưu trữ 1 tuần). Tan máu cơ học tập trong quy trình truyền máu hoàn toàn có thể làm tăng kali. Hạ kali máu Hạ kali ngày tiết Hạ kali ngày tiết là độ đậm đặc kali máu thanh xem thêm có thể xảy ra khoảng tầm 24 giờ sau khoản thời gian truyền những hồng ước già hơn (> 3 tuần), bao gồm chứa kali.

bạn dạng quyền © 2024 Merck & Co., Inc., Rahway, NJ, USA và những chi nhánh của công ty. Bảo lưu phần đa quyền.








